Нередко причиной воспалительного процесса во влагалище и появившихся выделений становятся микроорганизмы, в норме непроживающие в нашем организме, а передающиеся половым путем (ЗППП). Одной из таких инфекций является трихомониаз. По распространенности он занимает первое место среди заболеваний мочеполовых органов. Трихомонадой инфицировано 10-24% населения. Чем опасна эта болезнь, как ее выявлять и лечить?
Внедрение влагалищной трихомонады
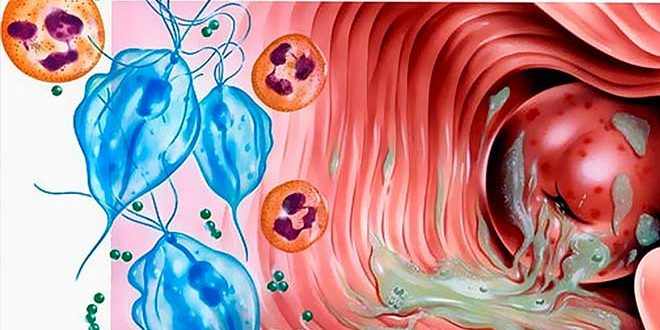
Возбудителем трихомониаза является влагалищная трихомонада. Это простейшее одноклеточное животное. Оно имеет жгутик, благодаря которому может активно перемещаться. Также трихомонада, перетекая с места на место, образует выпячивания (псевдоподии), которые являются дополнительным органом движения.
Трихомонады не приспособлены для жизни во внешней среде. Там они быстро гибнут, так как не имеют никаких защитных приспособлений. Для них особенно губительны: высушивание, нагревание, прямые солнечные лучи. Хотя возбудитель сохраняет жизнеспособность в течение 24 часов в моче, сперме, влажном белье, передача инфекции через предметы быта происходит крайне редко. Возможность инфицирования женщин трихомониазом при купаниях в реках, плавательных бассейнах, а также в банях в настоящее время полностью отвергается.
Как мы уже сказали, в норме трихомонада не обитает в организме человека. Заражение происходит половым путем во время сексуального контакта с больным или носителем инфекции. Простейшие со спермой попадают во влагалище. Благодаря движениям жгутиков и псевдоподий они начинают активно внедряться в пространство между клетками слизистой влагалища и размножаться, так как среда вагины является для них идеальной.
 Заболевание возникает не сразу, а спустя 1-4 недели (инкубационный период) после полового акта с инфицированным партнером. Носительство отмечается крайне редко и чаще – у мужчин. При этом носитель, не имея никаких жалоб и не догадываясь о своем заболевании, может заражать своих половых партнеров.
Заболевание возникает не сразу, а спустя 1-4 недели (инкубационный период) после полового акта с инфицированным партнером. Носительство отмечается крайне редко и чаще – у мужчин. При этом носитель, не имея никаких жалоб и не догадываясь о своем заболевании, может заражать своих половых партнеров.
Трихомонады обитают только в мочеполовых органах: у женщины – в уретре (мочеиспускательном канале), бартолиновых железах, влагалище, шеечном канале; у мужчины – уретре, предстательной железе, семенных пузырьках. В матку и маточные трубы эти простейшие проникают крайне редко из-за неблагоприятных условий, в других органах (желудке, прямой кишке и пр.) они тоже погибают.
С током крови трихомонады не перемещаются. Внедрение трихомонад в организм не вызывает появления в крови защитных антител, поэтому возможно повторное заражение.
Трихомонада

Как заподозрить трихомониаз?
Клинические проявления трихомониаза яркими не назовешь. Жалобы будут практически такими же, как при любом вульвовагините. Женщину, страдающую трихомониазом, обычно беспокоят:
- жидкие пенящиеся выделения из влагалища с неприятным запахом, сероватого или зеленоватого цвета;
- зуд, жжение;
- покраснение наружных половых органов;
- боль и кровяные выделения при половом акте;
- нарушение мочеиспускание (при поражении уретры).
Опираясь лишь на клинические проявления, можно поставить диагноз «вульвовагинит», но установить его причину невозможно. Ведь воспаление во влагалище вызывают не только трихомонады, но и прочие микроорганизмы: грибы, анаэробы, кокки.
Поэтому рекомендую быть очень внимательной к себе. Если у вас появились какие-либо из перечисленных жалоб, необходимо срочно обратиться к врачу для обследования, установления причины воспалительного процесса и его лечения.
Выявляем трихомониаз
 При подозрении на трихомониаз или другой вульвовагинит женщине необходимо обратиться к гинекологу. При осмотре врач сможет увидеть раздражение в области вульвы и наружных половых органов, а также патологические выделения из вагины. Стенки влагалища и шейке матка будут воспалены, на их поверхности обнаружатся кровоизлияния и эрозии.
При подозрении на трихомониаз или другой вульвовагинит женщине необходимо обратиться к гинекологу. При осмотре врач сможет увидеть раздражение в области вульвы и наружных половых органов, а также патологические выделения из вагины. Стенки влагалища и шейке матка будут воспалены, на их поверхности обнаружатся кровоизлияния и эрозии.
У пациенток с вульвовагинитом в обязательном порядке проводится кольпоскопия – исследование влагалища и шейки матки с помощью микроскопа. Признаком трихомонадного цервицита может стать симптом «земляничной шейки». Однако он выявляется не всегда, чаще – при хроническом течении заболевания.
Для установления причины вульвовагинита и цервицита необходимо лабораторное обследование. Женщинам в течение суток накануне обследования не рекомендуется спринцеваться, чтобы избежать вымывания флоры. Для микроскопического исследования берут соскобы: из заднего свода влагалища, цервикального канала и уретры. Для обнаружения трихомонад под микроскопом требуются специальные методы окраски.
С целью диагностики трихомониаза также используют: метод ПЦР и посев на специальные питательные среды. Точность этих исследований высока и составляет 95%.
Лечение трихомониаза
При выявлении трихомониаза независимо от наличия или отсутствия признаков воспаления необходимо пройти лечение. В противном случае не исключено наступление неприятных осложнений, о которых мы уже говорили.
Лечение назначается не только самой женщине, но и ее половому партнеру/партнерам. Во время терапии следует отказаться от половой жизни или использовать презерватив.
В качестве местной терапии во влагалище на ночь назначают Метронидазол (таблетки по 500 мг или гель) в течение 6 дней. Помимо вагинальных, применяются и системные (общие) средства. Если трихомониаз возник впервые, то назначается внутрь один из нижеперечисленных препаратов:
- Метронидазол по 500 мг 2 раза в сутки – 7 дней;
- Орнидазол (тиберал) по 500 мг 2 раза в сутки – 5 дней;
- Тинидазол (фазижин) по 500 мг 2 раза в сутки – 5 дней.
Также в качестве альтернативной схемы возможен однократный прием внутрь одного из этих препаратов в больших дозах: Метронидазола – 2 г, Орнидазола – 1,5 г или Тинидазола – 2,0 г.
Если трихомониаз возник повторно либо протекает с осложнениями, то применяется один из системных средств в повышенной дозе:
- Метронидазол по 500 мг 3 раза в день – 7 дней или 2 г 1 раз в сутки – 5 дней;
- Орнидазол по 500 мг 2 раза в день – 10 дней;
- Тинидазол 2 г 1 раз в день – 3 дня.
Выбор препарата и длительность лечения определяет врач индивидуально в зависимости от клинических проявлений, тяжести заболевания и давности инфекционного процесса. На втором этапе можно использовать эубиотики – препараты, восстанавливающие нормальный биоценоз влагалища.
После окончания курса лечения необходимо пройти контрольное обследование. Рекомендуется сдать мазки в течение трех последующих менструальных циклов сразу после менструации.