Беременность является одним из самых волнительных этапов в жизни женщины. Однако спокойствию будущей мамы могут угрожать различные инфекции, в первую очередь, опасные для плода. О диагностике, лечении и профилактике одной из таких инфекций (токсоплазмозе) пойдет речь в этой статье.
Возбудитель токсоплазмоза
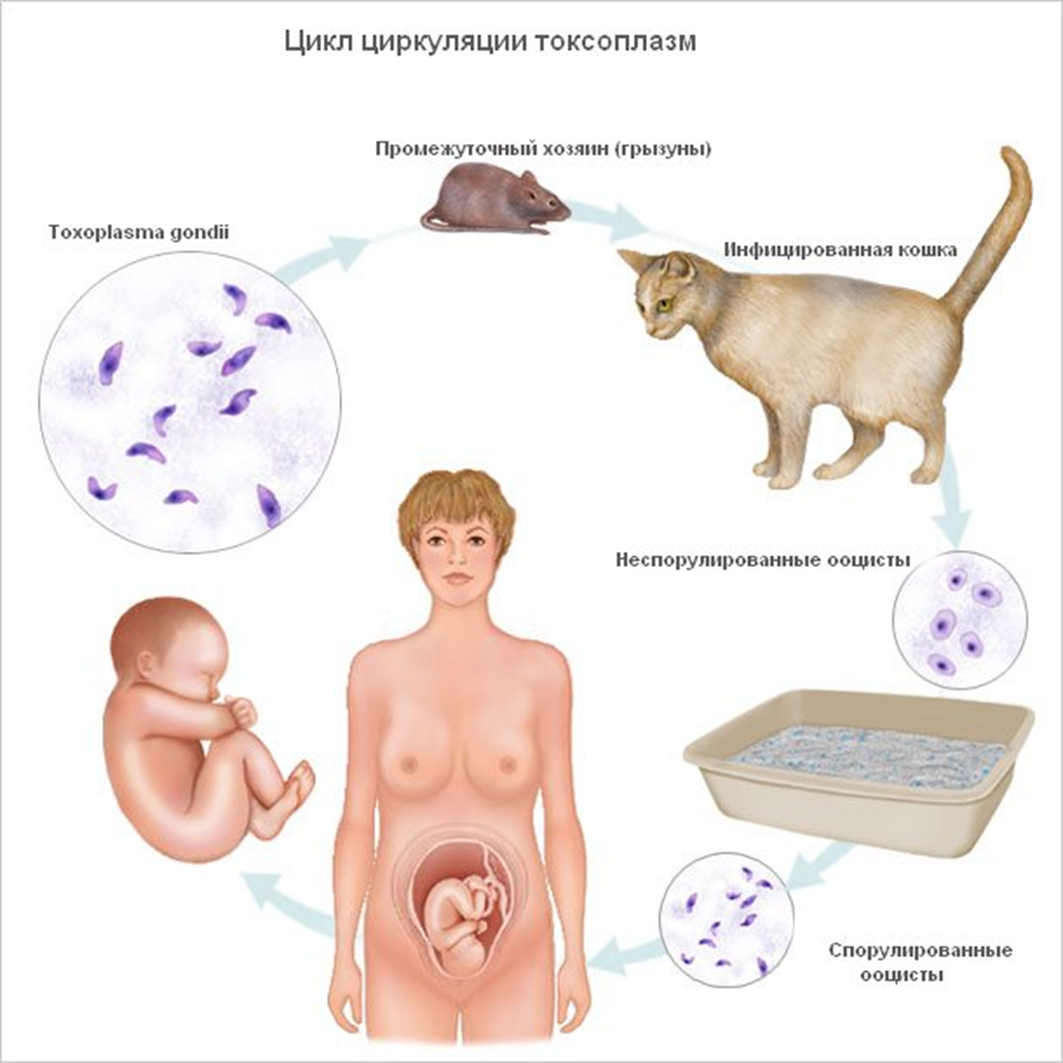
Возбудителем является токсоплазма (Toxoplasma gondii) — внутриклеточный паразит, размножение которого происходит в кишечнике домашних животных (чаще кошек) с последующим выделением наружу с калом. При этом возбудители попадают в почву в виде цист (яиц), покрытых толстой оболочкой и устойчивых к воздействию факторов окружающей среды. Вот основные пути заражения человека токсоплазмой:
- употребление в пищу термически необработанного мяса зараженных животных, содержащих тканевые цисты токсоплазм, а также продуктов питания (овощей и ягод) и воды, загрязненных кошачьим калом,
- проникновение возбудителей через поврежденную кожу и слизистые оболочки при уходе за инфицированным домашним животным,
- контакт с зараженными шкурами или мясом больных животных при их обработке у ветеринарных врачей, работников боен, мясокомбинатов, продавцов мяса,
- передача возбудителя от матери плоду через плаценту,
- переливание крови или пересадка органов больного человека.
Попадая в кишечник, токсоплазмы начинают активно размножаться и распространяться по всему организму с кровью и лимфой. Инкубационный период составляет 3-14 дней. Токсоплазмоз может сопровождаться высокой температурой, головной болью, судорогами и рвотой. Острая стадия заболевания длится несколько недель, иногда месяцев. У большинства заболевших инфекция протекает бессимптомно. При длительном течении и хронической форме могут быть увеличены лимфоузлы, печень и селезенка, присутствовать слабость, субфебрильная температура, боли в суставах, пятнистая сыпь, поражения глаз, запор, тошнота. Также могут откладываться кальцинаты и появляться уплотнения в мышцах.
Опасности для беременных
При инфицировании токсоплазмой до зачатия приобретается пожизненный иммунитет к этой инфекции. Впервые возникший в период беременности токсоплазмоз опасен. Если заражение произошло в первой половине беременности плод, как правило, погибает вследствие несовместимых с жизнью пороков развития, либо развивается тяжелая форма заболевания. При инфицировании матери во второй половине беременности возможно рождение ребенка с аномалиями развития.
При врожденной форме заболевания имеются поражения нервной системы, глаз, олигофрения (умственная отсталость), микро- и гидроцефалия, желтуха, увеличение печени и селезенки, снижение тромбоцитов. Факторы, влияющие на исход беременности при токсоплазмозе:
- срок беременности, на котором произошло инфицирование, и длительность контакта возбудителя с плодом;
- генетически обусловленная восприимчивость матери и плода к инфекции;
- тип токсоплазмоза (первичное заражение переносится тяжелее, чем повторное);
- состояние иммунной системы матери в момент инфицирования (иммунодефицит негативно влияет на исход);
- уровень материнских антител, перешедших плоду через плаценту (чем их больше, тем легче заболевание);
- степень созревания и поражения плаценты;
- сопутствующие инфекции, особенно вирусные (усугубляют течение болезни).
Диагностика токсоплазмоза
Основным методом диагностики токсоплазмоза, как любой ТОРЧ-инфекции, является анализ крови на количество (титр) защитных антител к токсоплазме методом иммуноферментного анализа.
Если при первом обращении к врачу у беременной из группы риска (домашние животные и пр.) антитела к токсоплазмозу не обнаружены, обследование повторяют на 10-12-й и 20-22-й неделях, так как отсутствие защитных антител является фактором риска развития инфекции.
Если у беременной выявлен острый токсоплазмоз и Ig M, ей не ранее чем через 4 недели рекомендуется пройти пренатальную диагностику. Необходимо выяснить: заразился ли малыш, и каково его состояние. Для начала проводится УЗИ плода и оценивается наличие различных аномалий: внутричерепных кальцификатов, микроцефалии, гидроцефалии, асцита (жидкости в животе), увеличения печени и селезенки, тяжелой внутриутробной задержки роста.
При обнаружении перечисленных УЗ-маркеров токсоплазмоза и при положительном или сомнительном серологическом тесте на антитела выполняется амниоцентез (рис.) – прокол плодных оболочек для получения околоплодных вод с последующим определением в них возбудителей методом ПЦР. Исследование может быть выполнено не раньше 18 недели беременности.

Тактика ведения беременности при токсоплазмозе
Общество Акушеров и Гинекологов Канады (Society of Obstetricians and Gynaecologists of Canada, SOGC) в своем практическом руководстве (2013) рекомендует назначение антибиотика спирамицина для предотвращения распространения паразитов через плаценту от матери к плоду, если у матери уже обнаружен острый токсоплазмоз, а инфицированность плода пока не установлена.
При выявлении у малыша инфекции и отсутствии УЗ-признаков патологии, по мнению SOGC, лечение продолжается противопротозойными препаратами (пириметамином и сульфаниламидами в сочетании фолиевой кислотой для устранения их побочного действия). Лечебные курсы проводятся вплоть до родов и в течение первого года жизни ребенка. Сульфаниламиды отменяют за 2 недели до предполагаемых родов.
Если по данным обследования в околоплодных водах выявляется инфекция, и имеются УЗ-признаки повреждения у ребенка, не исключено прерывание беременности. Из-за высокого риска развития тяжелого токсоплазмоза у ребенка аборт по медицинским показаниям также может быть рекомендован женщине, заболевшей в I триместре беременности.
Если пациентка настаивает на сохранении беременности, до 14 недели ей назначают спирамицин, далее чередуют с курсами пириметамина в сочетании с сульфаниламидами. Терапию проводят до окончания беременности.

Берегите себя! Соблюдайте рекомендации специалистов, и токсоплазмоз вам не грозит!
статья опубликована в ЕВА.РУ
Всегда с вами, Панкова Ольга
Если у Вас есть вопросы, Вы можете задать их мне ЛИЧНО во время дистанционной консультации.