Воспалительные процессы мочеполовых органов вызывают ряд неприятных жалоб, а также приводят к возникновению серьезных осложнений: развитию спаечного процесса, синдрома хронической тазовой боли, бесплодия, невынашивания беременности и многих других. Как предупредить появление воспалительных заболеваний? Какие методы помогут выявить инфекционных возбудителей? Как их лечить?
Воспалительные заболевания: диагностика
При появлении характерных для воспалительного процесса жалоб необходимо обратиться к врачу, пройти гинекологический осмотр, кольпоскопию и лабораторное обследование, в том числе: клинический анализ крови, общий анализ мочи и инфекционный скрининг. Последний включает:
- микроскопию мазков на флору; позволяет обнаружить крупных возбудителей (трихомонады, грибы, гонококки) и лейкоциты (признаки воспаления); метод информативен в отношении острой стадии воспалительного процесса;
- исследование отделяемого цервикального канала методом полимеразной цепной реакции (ПЦР); выявляет ДНК мелких возбудителей невидимых под микроскопом (хламидий, уреаплазм, микоплазм, вирусов и пр.); возможно установление диагноза как в острой стадии, так и в хронической;
- оценку наличия в крови антител к возбудителям при помощи иммуноферментного анализа (ИФА); выявление антител класса Ig M позволяет диагностировать острую форму заболевания или обострение хронической инфекции; повышение уровня Ig G говорит о хроническом течении процесса;
- посев отделяемого цервикального канала влагалища и при необходимости мочи с определением количества микроорганизмов, а также их чувствительности к антибиотикам;
- мазок по Папаниколау (цитологический) – пап-тест, с помощью которого можно выявить не только признаки воспалительного процесса во влагалище и шейке матки, но и предраковые или раковые клетки.
Спектр обследований определяет врач. При необходимости перечень может быть расширен. Инфекционный скрининг необходимо также пройти женщинам, планирующим беременность, даже при отсутствии каких-либо жалоб для снижения риска возникновения негативных последствий на плод невыявленной половой инфекции.
Лечение острых воспалительных заболеваний
Лечение воспалительных заболеваний органов малого таза подбирает врач в зависимости от вида возбудителя, остроты течения процесса, уровня поражения и наличия беременности. При остром вульвовагините и кольпите назначается местное лечение (вагинальые свечи, кремы), которое при необходимости сочетают с антибактериальными, противовоспалительными, антимикотическими системными средствами. При остром течении или обострении хронического процесса верхнего отдела гениталий применяются следующие виды консервативной терапии:
- антибактериальная (с учетом посева на чувствительность к антибиотикам) или противовирусная;
- антимикотическая (назначается в качестве профилактики возникновения кандидоза на фоне приема антибиотиков);
- противовоспалительная;
- десенсибилизирующая;
- иммуностимулирующая;
- дезинтоксикационная и инфузионная (при имеющихся признаках пельвиоперитонита);
- уросептики (при наличии воспалительных процессов уретры, мочевого пузыря или почек).
Выбор препаратов и длительность курса осуществляет врач. После окончания терапии проводится контрольное обследование. Половые инфекции, впервые возникшие во время беременности, лечат лишь после 22 недели во избежание негативного влияния препаратов на плод.
К сожалению, не всегда возможно ограничиться консервативной терапией при острых воспалительных заболеваниях верхних отделов гениталий. В некоторых случаях, при возникновении пиосальпинкса, пиовара, тубовариального образования и пельвиоперитонита, приходится прибегать к проведению операции, во время которой выполняется эвакуация гноя, промывание и дренирование малого таза (выведение наружу специальной трубочки для отхождения остаточного выпота). При наличии тубовариального образования придатки матки удаляют.
При стихании острого процесса врач назначает препараты, восстанавливающие нормальную микрофлору влагалища, а после перенесенного воспалительного процесса верхнего отдела гениталий – рекомендует мероприятия, направленные на профилактику развития спаечного процесса и предотвращение рецидивов, в том числе, физио- и иммуностимулирующую терапию.

Выявление и лечение хронического воспалительного процесса гениталий
Хронические воспалительные заболевания верхнего отдела гениталий часто сопровождаются возникновением спаечного процесса и трубного бесплодия. Женщинам, имеющим проблемы с зачатием, для исключения трубно-перитонеального фактора бесплодия рекомендуется пройти комплексное обследование, включающее:
- инфекционный скрининг при помощи ПЦР и ИФА;
- УЗИ органов малого таза в сочетании со специальными пробами (компрессионной, с форсированным дыханием);
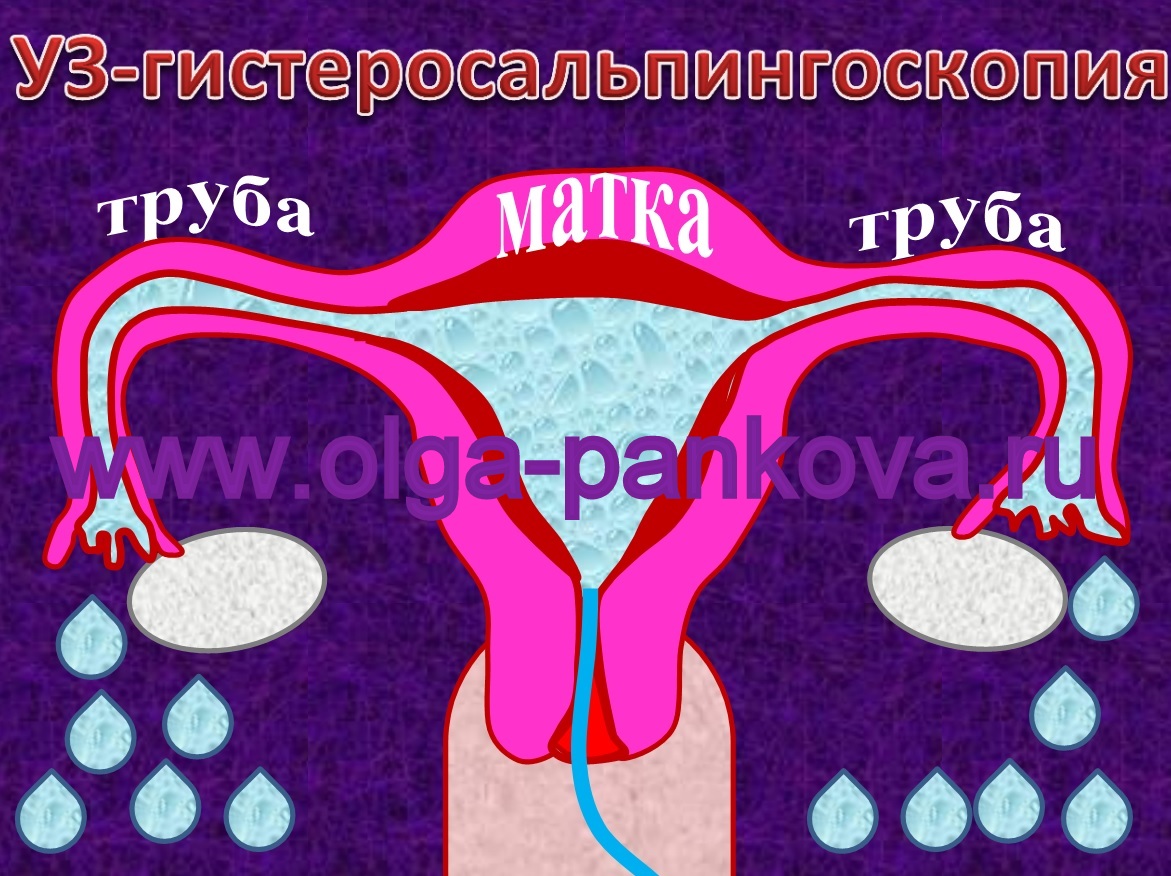
- оценку проходимости маточных труб рентгенологическим (гистеросальпингографию) или ультразвуковым (гистеросальпингоскопию) методами (см. рисунок).
Хронические формы воспалительных заболеваний органов малого таза, вызванные условно-патогенной флорой, а также вирусной инфекцией, вне обострения (при отсутствии признаков воспаления) не требуют назначения каких-либо медикаментов. В «холодном» периоде возможно применение физио- и иммуностимулирующей терапии. Лечение условно-патогенной флоры (уреаплазм, микоплазм и пр.) проводится при избыточном размножении возбудителей и превышении их количества в посеве более 104 КОЕ/мл. Терапия патогенных микроорганизмов (хламидий, гонококков) возможна на любой стадии.
Для подтверждения диагноза «спаечный процесс в малом тазу» выполняется лапароскопия, которая позволяет не только визуально обнаружить спайки, но и разделить их, а также восстановить проходимость и нормальную функцию маточных труб, вернуть женщине способность к деторождению.
Профилактические мероприятия воспалительных заболеваний
 Оптимальной профилактикой воспалительных процессов половых органов является безопасный секс и правильный выбор метода контрацепции. При наличии постоянного и надежного партнера следует отдавать предпочтение комбинированным гормональным контрацептивам, так как они снижают риск возникновения воспалительных процессов благодаря сгущению цервикальной слизи. От ВМК лучше отказаться. При случайных связях необходимо использовать защищенный секс (презерватив).
Оптимальной профилактикой воспалительных процессов половых органов является безопасный секс и правильный выбор метода контрацепции. При наличии постоянного и надежного партнера следует отдавать предпочтение комбинированным гормональным контрацептивам, так как они снижают риск возникновения воспалительных процессов благодаря сгущению цервикальной слизи. От ВМК лучше отказаться. При случайных связях необходимо использовать защищенный секс (презерватив).
Если имел место незащищенный секс с инфицированным или необследованным партнером, то возможно применение «пожарных» профилактических мероприятий. В настоящее время превентивная терапия разработана для всей бактериальной инфекции (гонорея, трихомониаз и пр.). Подбирается она врачом в зависимости от вида возбудителя, если известно, носителем какой инфекции является партнер. Эффективной профилактики вирусных инфекций, передающихся половым путем, не существует. Снизить риск заражения заболеваниями, передающимися половым путем, можно при помощи спринцевания различными антисептиками (Мирамистин, Октенисепт) сразу после незащищенного контакта. Однако гарантии этот метод не дает.
В настоящее время у нас имеется возможность позаботиться о здоровье своих детей! Создана прививка от ВПЧ, которую необходимо сделать всем девочкам в возрасте 11-13 лет. Она защитит вашего ребенка в будущем от рака шейки матки.
Помните, что воспалительные заболевания и их последствия гораздо проще предотвратить, чем лечить. Любите себя! Цените свое здоровье! Пользуйтесь самыми современными достижениями медицины!