Одной из самых актуальных проблем современной медицины, в том числе геронтологии, является лечение атеросклероза. Под этим термином подразумевают отложение холестерина в сосудах в виде атеросклеротических бляшек (от греческого ἀθέρος, «мякина, кашица» и σκληρός, «твердый, плотный»). Атеросклероз – это системное заболевание, то есть он поражает сосуды всего организма:
- сердца (ишемическая болезнь);
- головного мозга (транзиторные ишемические атаки и инсульты);
- конечностей (перемежающая хромота, сухая гангрена);
- брыжейки (ишемия и инфаркт кишечника);
- почек (вазоренальная гипертония);
- аорты (аневризма с расслоением и разрывами).
Какова же роль холестерина в этом процессе? И так ли уж он плох?
Атеросклероз и холестерин
Холестерин (холестерол) – это природный жирный спирт. Около 80% холестерина вырабатывается в нашем организме в печени, кишечнике, почках и надпочечниках, остальные 20% поступают с пищей.
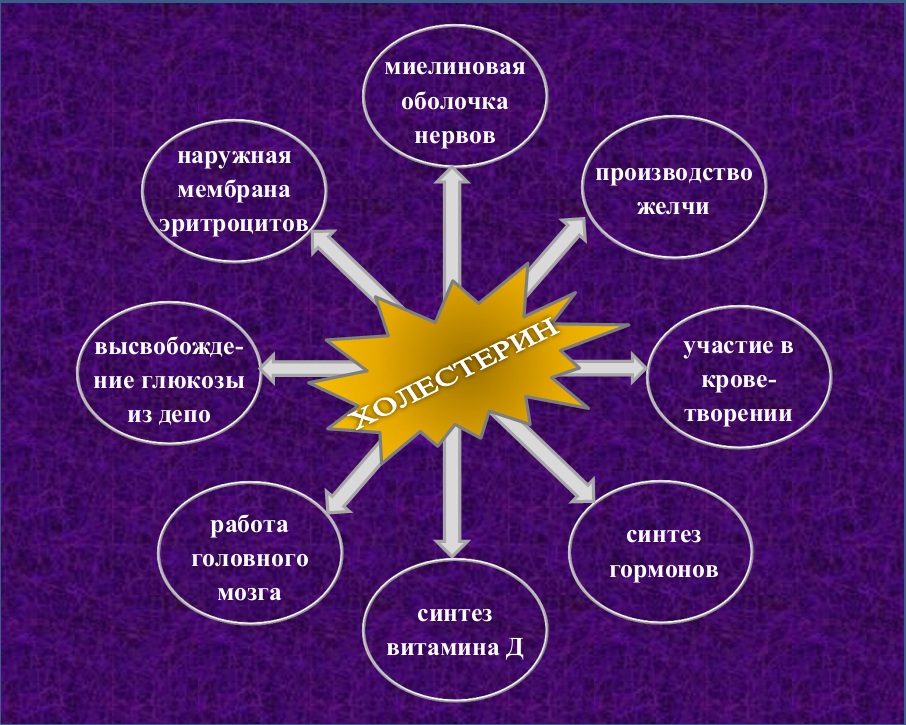
Холестерин является чрезвычайно важным компонентом, необходимым для функций многих органов и систем. Основная его роль – обеспечение прочности и целостности клеточных мембран (см. рис.).
Больше всего холестерина в оболочках эритроцитов и печени. Защитное миелиновое многослойное покрытие нервов, в строении которого участвует витамин В12, на 20% состоит из холестерина. Это вещество входит в состав белого и серого вещества головного мозга.
В печени из холестерина образуется желчь, в половых железах он преобразуется в стероидные гормоны (тестостерон, прогестерон, эстрадиол). В надпочечниках производным холестерина является гормон кортизол. Из холестерина под влиянием света в коже синтезируется витамин Д. Детям он нужен для роста, взрослым – для профилактики остеопороза.
Холестерин в крови перемещается с помощью специальных транспортных белков, образуя комплексы «холестерин + белок» – так называемые липопротеиды (ЛП). В зависимости от размера, плотности, подвижности, содержания холестерина и триглицеридов, а также состава белков выделяют 5 основных классов липопротеидов:
- ХМ – хиломикроны,
- ЛПОНП – липопротеиды очень низкой плотности,
- ЛППП – промежуточной плотности,
- ЛПНП – низкой плотности,
- ЛПВП – высокой плотности.
Самые мелкие липопротеиды (ЛПВП) легко проникают в стенку сосуда и покидают ее, не вызывая образования атеросклеротической бляшки. Поэтому холестерин, содержащийся в ЛПВП, называют «хорошим».
Липопротеиды промежуточной, низкой и очень низкой плотности более крупные по размеру. Они задерживаются в сосудистой стенке, вызывая атеросклеротические изменения. Их холестерин называют «плохим».
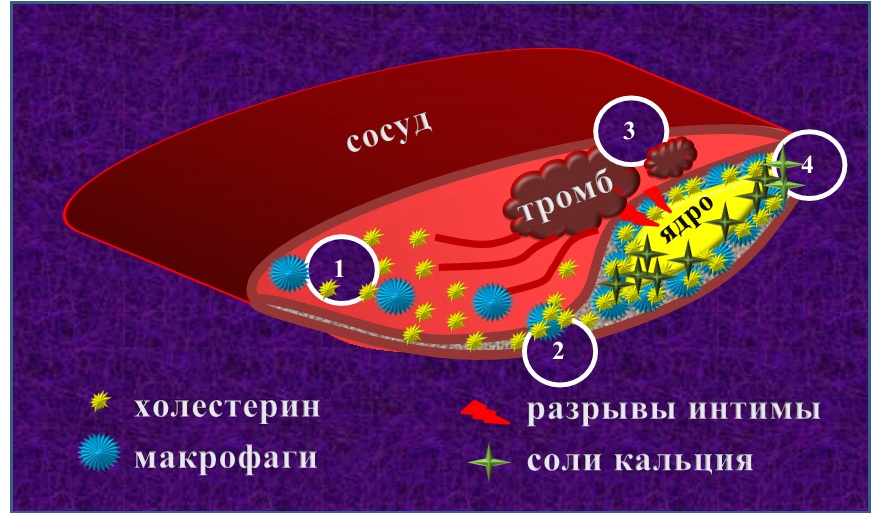
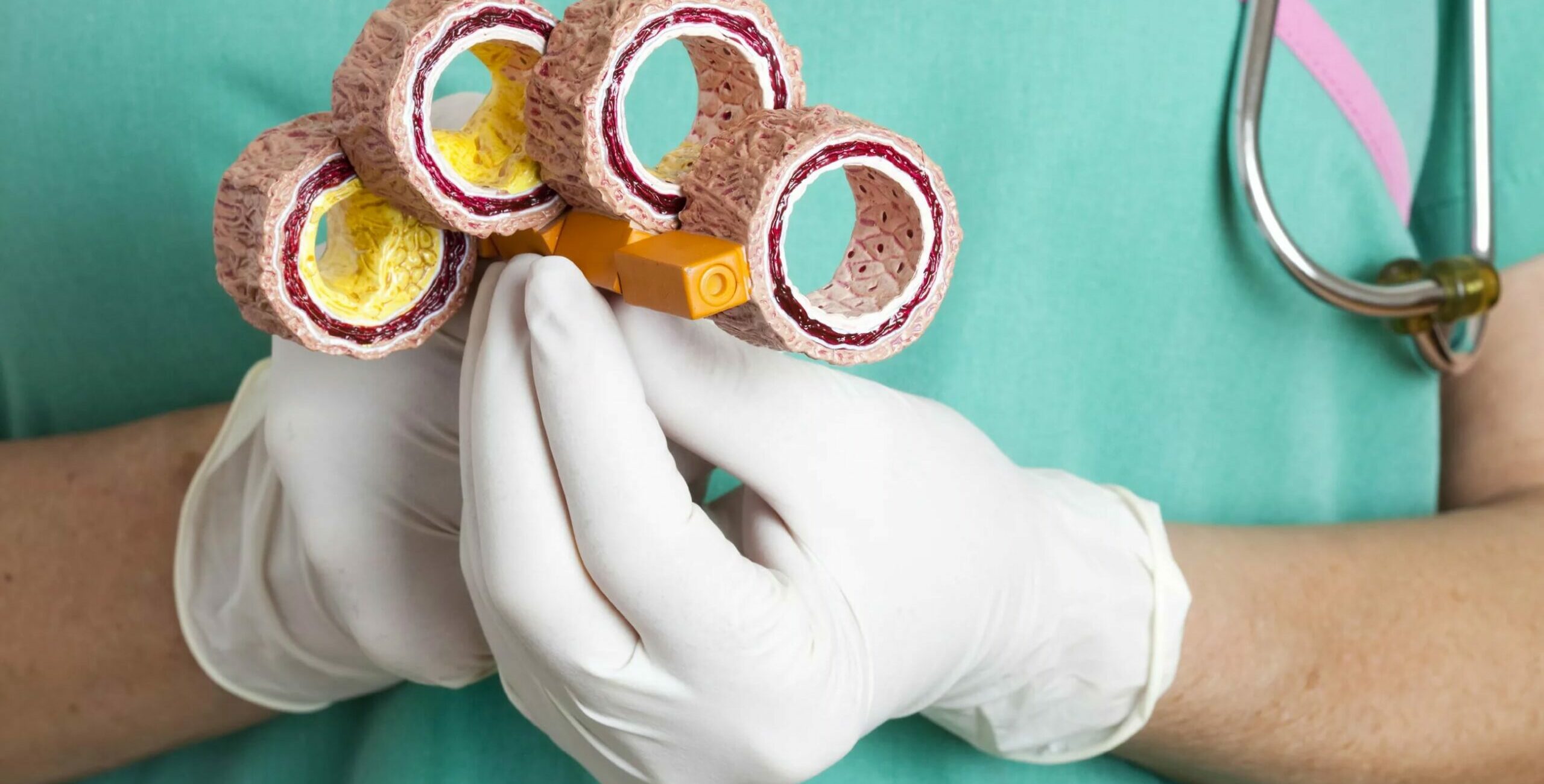
Атеросклероз: этапы образования бляшки
В норме все артерии изнутри выстланы тонким слоем клеток (эндотелием). Внутренний слой сосуда еще называют интимой. Под ним находится мышечный слой и межклеточное вещество. Атеросклеротические изменения затрагивают все слои сосудистой стенки. Развитие заболевания происходит в 4 этапа:
- Скопление «плохого» холестерина интимы сосуда (см. рис.).
- Инфильтрация (пропитывание) сосудистой стенки лейкоцитами, превращение их в макрофаги-мусорщики, поглощающие холестерин. Часть «плохих» липидов удаляется из стенки сосуда макрофагами. Большая же часть мусорщиков погибает, переполняясь холестерином, и становится строительным материалом для атеросклеротической бляшки.
- Повреждения эндотелия растущей бляшкой. В результате возникновения разрывов интимы сосуда активируются процессы восстановления: скопления тромбоцитов образуют тромбы.
- Рост бляшки и отложение в ней солей кальция приводят к деформации и сужению просвета сосуда вплоть до его полной облитерации (зарастания).
Атеросклероз: факторы риска
На данный момент отсутствует единое мнение в отношении причин развития атеросклероза. Но однозначно можно сказать, что атеросклероз является не только «холестериновым» заболеванием, но и социально-стрессовой болезнью, так как его развитию способствуют нижеследующие факторы риска.
- Курение.
- Артериальная гипертония (АГ).
- Сахарный диабет (СД).
- Малоподвижный образ жизни.
- Эмоциональное перенапряжение.
- Ожирение (ИМТ более 30) в сочетании с наличием других побочных заболеваний может привести к возникновению атеросклероза.
- Преобладание в рационе жирной и углеводистой пищи, богатой «плохими» липидами.
- Наследственная предрасположенность.
- Изменение состава жиров в крови (дислипидемия). Увеличение «плохого» холестерина), снижение «хорошего» (ЛПВП менее 0,9 ммоль/л).
- Гипотиреоз.
- Постменопауза из-за дефицита эстрогенов.
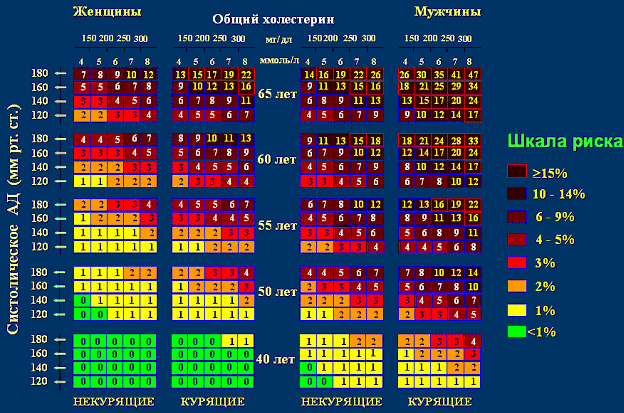
Атеросклероз: узнай свой риск
Для оценки степени риска возникновения острых жизнеугрожающих состояний в предстоящие 10 лет в настоящее время применяется следующая шкала (см. рис.):
В шкале учитываются следующие факторы: курение, возраст, пол уровень холестерина и систолического давления. Она состоит из 20 квадратов, каждый из которых имеет 20 клеточек с указанием степени риска. Для того чтобы найти свою клеточку, необходимо выбрать:
- нужную половину шкалы в зависимости от пола: для женщин – левая, для мужчин – правая;
- столбец в зависимости от отношения к курению: курите или нет;
- полосу, соответствующую вашему возрасту: 40-49, 50-54, 55-59, 60-64 и более 65 лет;
- искомую ячейку выбираем в зависимости от показателей систолического давления и уровня холестерина.
Затем соотносим значение, указанное в ячейке, со шкалой рисков. Если ваша цифра менее 5%, то шанс заболеть атеросклерозом считается низким – так держать! Если у вас 5% и более, то вероятность высока. Даже в этом случае не стоит отчаиваться! Любой риск можно снизить – все в наших руках! Было бы желание заниматься собой любимым и своим здоровьем.
Всегда с вами, Панкова Ольга

Если у Вас есть вопросы, Вы можете задать их мне ЛИЧНО во время дистанционной консультации.
Подписаться на e-mail рассылку







 «Сердце – тебе не хочется покоя, сердце – как хорошо на свете жить, сердце – как хорошо, что ты такое, спасибо СЕРДЦЕ, что ты умеешь так любить!», — именно так поется в известной песне.
«Сердце – тебе не хочется покоя, сердце – как хорошо на свете жить, сердце – как хорошо, что ты такое, спасибо СЕРДЦЕ, что ты умеешь так любить!», — именно так поется в известной песне.