Путь длиною в девять месяцев — от заветных двух полосочек и до родов — иногда сокращается… Случается, что ребенок спешит появиться на свет, и вы оказываетесь в роддоме намного раньше, чем предполагали. Каковы же причины преждевременных родов? Что нужно делать в такой ситуации и как родить точно в срок?
Актуальная проблема
Проблема преждевременных родов важна, так как она касается здоровья не только будущей мамы, но и ее малыша. Частота их наступления составляет 5-20% от общего количества. В России этот показатель равен 7-8%.
Стоит отметить, что в разных странах регистрируется разная частота преждевременных родов. Причин этому множество — политика государств по профилактике ранних родов: увеличение рекламных кампаний за здоровый образ жизни, отказ от курения и употребления алкоголя, разработка программ поддержки семьи и материнства.
Кроме того, такие факторы как экология, стрессы, социальная нестабильность негативно влияют на ход беременности и могут стать причиной преждевременных родов.
Наибольший процент самопроизвольного прерывания беременности приходится на сроки 34-37 недель беременности (55,3%), на более ранний период — в 10 раз реже. С 2012 года преждевременными считаются роды плодом массой не менее 500 г, произошедшие в сроки от 22 до 37 недель беременности. Прерывание беременности сроком до 22 недель или плодом, вес которого менее 500 г, называется самопроизвольным выкидышем. В чем же причина преждевременных родов?
Преждевременные роды: материнские факторы
1. Истмико-цервикальная недостаточность (ИЦН) — несостоятельность шейки матки, связи с которой появляется неспособность удержать плодное яйцо в матке. Наиболее частыми причинами ИЦН являются:
- травмы шейки матки во время предыдущих беременностей — преждевременные роды, роды крупным (более 4 кг) плодом, быстрые и стремительные роды, использование акушерских щипцов или вакуума, разрывы шейки матки во время родов;
- ранее произведенные операции на шейке матки — конизация, ампутация;
- внутриматочные вмешательства — аборт, выскабливание, гистерорезекция;
- генные дефекты, приводящие к нарушению синтеза соединительной ткани шейки матки (коллагенопатии) — синдром Элерса-Данло, Марфана, Рэндю-Ослера и прочие;
- инфекционные заболевания женских половых органов, вызывающие неполноценность шейки матки — кандидоз, бактериальный вагиноз, уреаплазмоз, хламидиоз, микоплазмоз, герпес и мегаловирусная инфекция;
- эндокринные нарушения (снижение функции яичников, или гиперандрогения — повышенное содержание мужских половых гормонов), приводящие к изменениям структуры шейки матки, ее укорочению и расширению шеечного канала;
- пороки развития — гипоплазия шейки матки, генитальный инфантилизм;
- повышенная нагрузка на шейку матки во время беременности при многоплодии, многоводии, крупном плоде;
- предлежание плаценты или низкое ее расположение.
2. Миома матки больших размеров или субмукозная миома матки.
3. Пороки развития матки, приводящие к нарушению имплантации плодного яйца — внутриматочная перегородка, двурогая матка.
4. Общие инфекционные заболевания матери — грипп, вирусный гепатит, краснуха, хронический тонзиллит.
5. Общие заболевания в стадии декомпенсации — пороки сердца, гипертоническая болезнь, заболевания крови, печени, почек, сахарный диабет.
6. Нейро-эндокринные заболевания — недостаточность надпочечников (болезнь Аддисона), избыточная выработка гормонов коры надпочечников (синдром Кушинга), гипофункция щитовидной железы.
7. Гестоз (водянка, нефропатия, преэклампсия, эклампсия).
8. Резус-конфликт — развивается в случае, если у женщины резус-отрицательная кровь, а у плода — резус-положительная. Последствия могут быть трагичными — есть риск развития гемолитической болезни у ребенка, беременность нередко заканчивается преждевременными родами, чаще оперативными (кесарево сечение), в тяжелых случаях ребенок может погибнуть.
Плодовые факторы:
- пороки развития плода,
- хромосомные нарушения у плода,
- неправильное положение плода,
- внутриутробное инфицирование.
Преждевременные роды: группа риска
 В группе риска по возможному наступлению преждевременных родов находятся беременные:
В группе риска по возможному наступлению преждевременных родов находятся беременные:
- моложе 18 и старше 40 лет,
- с резус-отрицательной кровью,
- практикующие незащищенный секс,
- перенесшие ЭКО (риск многоплодия),
- страдающие декомпенсированными хроническими общесоматическими заболеваниями,
- имеющие чрезмерно высокий рост и прочие маркеры коллагенопатии (пролапс митрального клапана, трахеобронхиальная дисфункция, варикозная болезнь, миопия),
- имеющие в прошлом выкидыши, преждевременные и стремительные роды,
- перенесшие ранее внутриматочные вмешательства (аборт, выскабливание, гистерорезекция) или разрывы шейки матки во время предыдущих родов,
- перенесшие ранее операции на шейке матки (ампутация, частичное ее удаление),
- подвергшиеся в предыдущих беременностях хирургическому лечению по поводу истмико-цервикальной недостаточности (ИЦН).
Преждевременные роды: как определить их начало
 Преждевременные роды могут быть угрожающими и начавшимися. Важно: при наличии угрозы прерывание беременности предотвратить можно, но уже начавшиеся роды остановить невозможно.
Преждевременные роды могут быть угрожающими и начавшимися. Важно: при наличии угрозы прерывание беременности предотвратить можно, но уже начавшиеся роды остановить невозможно.
Для угрожающих преждевременных родов характерны периодические несильные боли в пояснице и внизу живота на фоне повышенного тонуса матки. Но шейка матки при этом остается закрытой.
При начавшихся преждевременных родах, которые невозможно остановить, шейка матки укорачивается и раскрывается, часто происходит излитие околоплодных вод.
Если срок вашей беременности не достиг 37 недель, обращайте внимание на появление следующих жалоб:
- болей внизу живота или в пояснице,
- схваток,
- преждевременного отхождения вод,
- кровяных выделений.
Чем опасны преждевременные роды?
Серьезным испытанием для малыша является его появление на свет раньше срока. Органы и системы недоношенного не готовы к внеутробному существованию. Требуются колоссальные усилия, направленные на создание условий, в которых ребенку удастся компенсировать негативные последствия столь раннего рождения.
В результате преждевременных родов:
1. происходит разрыв оболочек, окружающих плод, излитие околоплодных вод, защищающих малыша от воздействия внешней среды, после этого присоединяется инфекция;
2. на свет появляются недоношенные дети с «незрелыми» легкими, которые не могут полноценно дышать, так как у них нет сурфактанта — специального вещества, которое вырабатывается в легочных альвеолах (ячейках легких) и препятствует их «спаданию»;
3. в процессе изгнания плода из матки и во время схваток могут происходить кровоизлияния в мозг малыша;
4. во время прохождения через родовые пути травмируются еще неотвердевшие кости черепа ребенка;
5.разрывы и травмы шейки матки у матери.
Если преждевременные роды начались…
 Если срок вашей беременности менее 37 недель, у вас появились характерные жалобы, то обязательно обратитесь к врачу, а лучше вызывайте «Скорую помощь». До приезда бригады врачей будущей мамочке следует прилечь, принять успокоительные настойки (валериана, пустырник) и выпить 2-3 таблетки «Но-шпы».
Если срок вашей беременности менее 37 недель, у вас появились характерные жалобы, то обязательно обратитесь к врачу, а лучше вызывайте «Скорую помощь». До приезда бригады врачей будущей мамочке следует прилечь, принять успокоительные настойки (валериана, пустырник) и выпить 2-3 таблетки «Но-шпы».
Желательно обратиться в один из специализированных перинатальных центров, в которых проводится родовспоможение на сроках до 36-й недели беременности с последующим оказанием необходимой помощи новорожденному.
В Москве специализируются на оказании помощи при преждевременных родах: родильный дом при ГКБ № 8, ГКБ № 70, ГКБ № 29 им. Н.Э. Баумана, родильные дома № 15, № 17, Центр Планирования семьи и Репродукции (ЦПСиР).
Тактику ведения беременной выбирает врач в зависимости от срока беременности, факта отхождения околоплодных вод, состояния матери и плода. В акушерских стационарах женщинам с угрозой преждевременных родов:
1. назначают постельный режим,
2. осуществляют наблюдение за состоянием здоровьем матери и плода,
3. проводят терапию для понижения возбудимости матки и подавления ее сократительной активности — седативные средства, бета-адреномиметики и токолитики — вещества, специфически воздействующие на рецепторы и вызывающие релаксацию матки,
4. антибактериальную терапию при угрозе возникновения инфекционных осложнений, при этом выбирается выжидательная тактика с контролем над возможным развитием инфекции,
5. профилактику легочных осложнений у ребенка, развивающихся в результате незрелости легочной ткани — при родах до 34 недели беременности.
Преждевременные роды: как предотвратить?
 Хочется напомнить, что беременность требует от будущей мамочки повышенной ответственности за жизнь своего не родившегося малыша. Стоит оценить, насколько вы готовы пожертвовать временем и энергией ради него. Если вы точно знаете, что «созрели» к такому серьезному поступку, то следует тщательно подготовиться к зачатию.
Хочется напомнить, что беременность требует от будущей мамочки повышенной ответственности за жизнь своего не родившегося малыша. Стоит оценить, насколько вы готовы пожертвовать временем и энергией ради него. Если вы точно знаете, что «созрели» к такому серьезному поступку, то следует тщательно подготовиться к зачатию.
До беременности:
1. Пройти полное обследование у гинеколога, сделать УЗИ органов малого таза.
2. Обследоваться на все виды инфекции, при обнаружении какого-либо возбудителя пройти курс лечения.
3. Изучить свой гормональный профиль — оценить уровень эстрогенов и андрогенов. В случае выявления нарушений обратиться к гинекологу-эндокринологу.
4. Своевременно выявлять и лечить соматические заболевания — сахарный диабет, заболевания почек, печени, щитовидной железы.
5. Любой женщине следует узнать свой резус-фактор. Если он отрицательный, то особенно важно для вас сохранить первую беременность. Если это невозможно, то после любого аборта, операции по поводу внематочной беременности, а также после родов ребенком с положительным резус-фактором необходимо в течение 48 часов ввести антирезусный иммуноглобулин.
6. При диагностике в предыдущих беременностях истмико-цервикальной недостаточности (ИЦН) необходимо обследоваться с целью выяснения причин и их устранения.
7. Если вы планируете экстракорпоральное оплодотворение (ЭКО), то беременность вероятнее всего будет многоплодной. Вследствие повышенной нагрузки на шейку матки во время беременности может возникнуть ее несостоятельность — ИЦН.
За рубежом с целью профилактики преждевременных родов у еще небеременной пациентки до или сразу после ЭКО накладывают швы на шейку матки (профилактический серкляж). В нашей с
Во время беременности
следует регулярно наблюдаться у акушера, а также:
1. Женщинам, имеющим соматическую патологию, необходимо проконсультироваться у терапевта и выполнять его рекомендации.
2. Беременным с резус-отрицательной кровью и подозрением на резус-конфликт необходимо определять титр резус-антител один раз в месяц в течение всей беременности, начиная с первой явки в медицинское учреждение, а также производить УЗИ, начиная с 20 недели беременности для выявления маркеров гемолитической болезни плода. Желательно наблюдение в специализированном учреждении — в Москве это, например, Центр Планирования Семьи и Репродукции (ЦПСиР).
3. Если вы в группе риска по факторам, приводящим к развитию ИЦН, то следует проходить УЗИ на предмет выявления укорочения шейки — первое — на сроке 14-18 недель, повторное — на сроке 19-24 недели.
При выявлении признаков ИЦН по данным УЗИ производят следующие виды лечения:
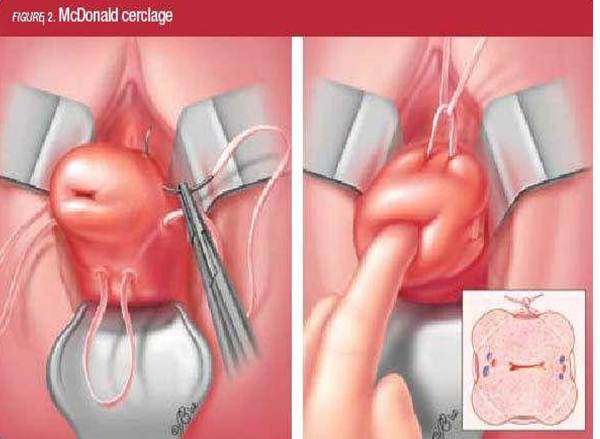
- наложение швов на шейку матки, которые снимают непосредственно перед родами. Швы накладывают либо трансвагинально — через влагалище (доступ применяется во всем мире, в том числе, в России), либо лапароскопическим или лапаротомическим доступом абдоминально — через живот (используется только за рубежом);
- наложение акушерского разгружающего пессария (рисунок), изготовленного из полиэтилена — он центральным отверстием замыкает шеечный зев, перераспределяет давление плодного яйца, устраняя, тем самым, некомпетентность шейки матки. Пессарий снимают перед родами.

Кроме того, для благополучного исхода беременности очень важен ваш настрой — не давайте тревожным чувствам вытеснить радость ожидания ребенка!
Всегда с вами, Панкова Ольга
Если у Вас есть вопросы, Вы можете задать их мне ЛИЧНО во время дистанционной консультации.